Gynaekologie.doc
cschmidt, Mai 2001
Inhalt
Thema
Allgemeines
Befruchtung, Schwangerschaft und Geburt 6 - 11
Schwangerschaftsstörungen
Amenorrhoe
Descensus, Prolaps und Inkontinenz
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an:
[email protected]
ALLGEMEINES
die weiblichen Sexualhormone :
Bildung und Wirkung
Abweichungen und
Pharmakologie
Hypothalamus; pulsatile Sekretion
(LH-RH und FSH-RH) unter der die Gonadotropine
Oxytocin
Bildung im Hypothalamus,
als Pharmakon zur
Speicherung im HHL; Ausschüttung Geburtseinleitung, bei durch Reizung der Genitalorgane
Wehenschwäche, postpartalen
(Uterusdehnung, Saugakt) ?
Uterusblutungen; als Nasenspray
Kontraktion von Uterus und
Gonadotropin des HVL;
primäre Ovarialinsuffizienz (FSH
FSH-RH ? ? FSH ? ? Wachstum
von Sekundär- und Tertiärfollikeln, Östrogensynthese ?
Gonadotropin des HVL;
hCG entspricht dem LH !
hCG bei Mann : Leydig-Zell-
Ovulationsauslösung, Gestagene ? Stimulation à Testosteron ?
HVL und Plazenta; in 2.
Dopamin ist der PIF (Prolaktin-
Prolaktin
Zyklushälfte, Gravidität und Stillzeit inhibierender-Faktor) ?; Stimulation der Milchproduktion,
Hyperprolactinämie : sekundäre
Östrogene
Bildung in Ovarien, Plazenta und
wirksam v.a. 17ß-Östradiol; Abbau
NNR; Entwicklung + Erhalt weibl.
hepatisch, Ausscheidung v.a. renal
Geschlechtsmerkmale, Proliferation als Östriol, synthet. Östrogene sind von Endometrium und
nicht vasodilatierend
Vaginalepithel, Förderung dünnes Zervixsekret, Cholesterin i.S. ?, Ca-Resorption ?, Vasodilatation
Gestagene
Bildung in Corpus luteum und
Plazenta (Progesteron); Basaltemperatur ?, Endometriums- Umbau (sekretorisch), Förderung visköses Zervixsekret
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an:
[email protected]
Ovulatorischer Zyklus :
Proliferationsphase ( 4. – 14. d)
Anstieg der Östrogensekretion mit Endometriumaufbau
Ovulation (14. d)
Sekretionsphase (15. – 28. d)
Anstieg der Progesteronsekretion mit Drüsenwachstum
Menstruation (Dauer 4 – 5 d)
juvenile Blutungsstörungen : verlängerte Blutungsintervalle bei unterschiedlich
starken Blutungen, es kommt zu Zyklen mit Follikelpersistenz (= Anovulation;
Eisprung bleibt aus, Östrogenproduktion bleibt hoch)
da in der Zeit der pubertären Entwicklung erst allmählich ein positives Feedback
zwischen Östrogenanstieg und LH-Peak zustande kommt
Klimakterium :
das Klimakterium ist die Übergangsphase von voller Geschlechtsreife zum Senium,
in diesen Zeitraum fällt die letzte vom Ovar gesteuerte Regelblutung (Menopause)
durchschnittliches Menopausenalter : 52 J Klimakteriumsdauer: ca. 10 J (45. – 60. LJ);
Unterteilung des Klimakteriums in
Prämenopause (4 – 5 Jahre) :
Erlöschen des Zyklus, Blutungsunregelmäßigkeiten, vegetative Störungen
und
Postmenopause (4 – 5 Jahre) : fallende Gestagene, Nachlassen der
Östrogenbildung durch das Ovar, vermehrte Androgenbildung
Entwicklung eines
hypergonadotropen Hypogonadismus (FSH und LH werden
weiter ausgeschüttet)
Klinik (u.a.) : HDL ?, LDL ?; beschleunigte Demineralisierung des Knochens
Therapie : Östrogene
und Gestagene (um eine glandulär-zystische
Endometriumshyperplasie zu verhindern, Gabe für 12 –14 d pro Monat)
mindestens 1,5 g Calcium/d
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an:
[email protected]
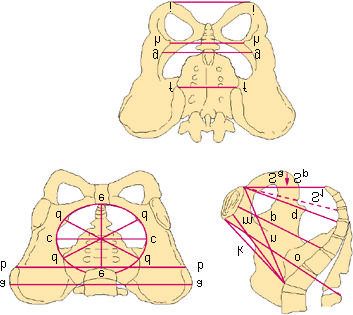
acts und facts : weibliches Becken :
queroval, engste Stelle des Geburtskanals
Conjugata vera
Promontorium – Os pubis; mindestens 11 cm
a = Distantia cristarum b =
Distantia spinarum
Diameter transversa des Beckeneingangs
Diameter obliqua des Beckeneingangs
Diameter sagittalis des Beckeneingangs
Distantia spinarum post. (Sakrumsbreite)
Diameter transversa der Beckenweite
Diameter transversa der Beckenenge
Diameter transversa des Beckenausgangs
Conjugata (vera) anatomica
Conjugata vera (obstetrica)
Conjugata diagonalis
Conjugata externa
Diameter sagittalis der Beckenweite
Diameter sagittalis der Beckenenge
Diameter sagittalis anterior
Diameter sagittalis posterior
Distantia sacropubica
normale Entwicklung
Präpubertät (ab 8. LJ) : Beginn der Östrogenproduktion mit Knospung der Brüste
(Thelarche)
Pubertät (12. –15. LJ) : Wachsen der Schamhaare (Pubarche), dann der
Achselhaare, Menarchenblutung (anovulatorisch), in den zwei folgenden Jahren
Stabilisierung des ovariellen Zyklus
Entwicklungsstörungen
Gonadenagenesie : Gonaden fehlen, weiblicher Phänotyp, sehr selten
Gonadendysgenesie : Gonaden vorhanden, aber keine Keimzellen
Turner-Syndrom : 45, X0, häufigste Form
Merkmale : Kleinwuchs, infantile Sexualmerkmale, Pterygium colli, primäre
Amenorrhoe, Uterushypoplasie
reine Gonadendysgenesie (Swyer-Syndrom) : 46, XY, aber ein Sexchromosom inert,
sehr selten, keine weiblichen sekundären Geschlechtsmerkmale
Adrenogenitales Syndrom : 46, XX, Ovarien vorhanden, da kein Cortsol gebildet
wird, steigt ACTH à gesteigerte Abgabe von Androgenen aus der NNR, Virilisierung
der äußeren Genitale bei normalen inneren Genitalen, Hirsutismus, Pseudopubertas
praecox
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
testikuläre Feminisierung : 46, XY, Hoden oft intraabdominal,
Androgenrezeptordefekt, äußerlich normal weiblich, Brüste gut ausgebildet mit
juvenilen Brustwarzen, aber fehlende Schambehaarung („hairless woman"),
Vaginalaplasie/-hypoplasie, und Uterusaplasie, primäre Amenorrhoe
häufigster Typ des Pseudohermaphoditismus masculinis
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
BEFRUCHTUNG, SCHWANGERSCHAFT UND GEBURT
Befruchtung und Schwangerschaft
Kapazation : Erlangen der Fähigkeit zur Duchdringung der Corona radiata durch
das Spermatozoon
Imprägnation : Penetration des Spermatozoons in die Eizelle
Fertilisation : Befruchtung (in der Ampulle der Tube)
Nidation : Einnistung der Morula im Cavum uteri (meist Hinterwand) i.d.R. am
22./23. Zyklustag (4d Reise durch Tube und Uterus, nach weiteren 2 d Nidation)
Befruchtungsfähigkeit der Eizelle ca. 6 –12 h, die der Spermien ca. 2 – 3 d
optimaler Tag für die Konzeption : 1 d vor dem Eisprung
Schwangerschaftsdauer : im Mittel 267 d post conceptionem, d.h. 38 Wochen
Tragzeit : Zeitraum vom ersten Tag der letzten Regelblutung bis zur Geburt, im
Mittel 280 d post menstruationem, d.h. 40 Wochen oder 10 Monate
verminderte Tragzeit bei Mehrlingsschwangerschaften :
bei Zwillingen durchschnittlich 261 d
bei Drillingen durchschnittlich 246 d
Frühgeborenes : Geburt vor Ende der 37. SSW (< 259 d) und Geburtsgewicht <
2500 g
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
HCG-Test : dient dem Nachweis des vom Throphoblasten gebildeten hCG
(Hämmagglutinations- bzw. Latexagglutinationshemmtest); hCG kann ab dem 8. –
10. Tag nach Ausbleiben der Regelblutung im Morgenurin nachgewiesen werden;
wichtig ist die Titereinstellung des Tests : bei 1000 i.E. hCG/l ist der Test ab der 5.
Woche p.m. bzw. 3. Woche p.c. positiv; bei 500 i.E.hCG/l bereits beim Zeitpunkt des
Ausbleibens der Periode positiv
HCG-Maximalwert in der 12. SSW
exzessiv erhöhte Werte bei : Trophoblastenerkrankungen
AFP : a-Fetoprotein
erstes spezifisches Protein des Embryos, Produktionsbeginn im Dottersack ab der
4. SSW, später Produktion auch in der fetalen Leber
Ausscheidung via Nieren in Amnionflüssigkeit und auch im mütterlichen Serum
messbar
AFP erhöht bei Neuralrohrdefekten
AFP erniedrigt bei Trisomie 18 und 21
Blutkreislauf :
Nabelschnur :
50 – 60 cm lang
2 Arterien und 1 Vene, enthalten nur fetales
Blut !
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Adaptation des mütterlichen Organismus an die Schwangerschaft
Herz und Kreislauf
Zunahme der Blutmenge um ca. 30%
(eher Plasma als Erys à physiolog.
Schwangerschaftsanämie)
Pulsfrequenzerhöhung um ca. 10/min
ZVD-Erhöhung à verstärkte Neigung zu Hämorrhoiden
und Varizen
in Rückenlage eventuell V.cava-Kompressionssyndrom
Niere und Harnwege durch HMV-Erhöhung verstärkte Nierendurchblutung und
verstärkte Filtration von Glucose (physiolog. SS-
Glucosurie in den ersten Monaten)
Dilatation der Ureteren (Progesteronwirkung) führt zu
erhöhtem Risiko für aufsteigende HWIs à Pyelonephritis
gravidarum, die rechte Niere ist häufiger betroffen
Eiweißstoffwechsel durch Blutverdünnung erniedrigter Albumingehalt mit
erhöhter Ödemneigung gegen Ende der SS
vermehrte Freisetzung von MSH kann zu kann zu
Hyperpigmetierungen führen (Chloasma uterinum),
spontane Rückbildung nach SS
Geburtstermin :
Geburtstermin = Konzeptionstermin – 3 Monate – 7 Tage + 1 Jahr (am genauesten)
oder
Geburtstermin = 1. Tag der letzten Menstruation – 3 Monate + 7 Tage + 1 Jahr (Nägele-Regel)
cave : Nägele-Regel basiert darauf, dass die Ovulation am 13. oder 14. Zyklustag
stattfand; erfolgte die Ovulation früher, z.B. am 7.Tag, so liegt der Geburtstermin 7
Tage früher, bei einer verspäteten Ovulation entsprechend später (erweiterte Nägele-
Regel) à
Geburtstermin = 1. Tag d. letzt. Menstruation – 3 Monate + 7 Tage ± x Tage +
1 Jahr
Wehenbelastungstests : zur Überprüfung der fetoplazentaren Einheit durch
moderate Weheninduktion bei Terminüberschreitung („Anschupsen der Geburt") und
intrauterinen Mangelentwicklung (Testen der Rervekapazität der Plazenta);
Formen : Brustwarzenstimulation oder Oxytocin-Belastungstest (OBT) unter
Beurteilung im CTG
Periduralanästhesie :
vorübergehende Unterbrechung der Erregungsleitung durch Injektion eines
Lokalanästhetikums in den Periduralraum des Wirbelkanals; regionale
Anästhesiemethode, in deren Mittelpunkt das Rückenmark u. die Wurzeln der
Spinalnerven stehen. Die P. ermöglicht eine Differenzierung der verschiedenen
Leitungsfunktionen des Nervengewebes u. kann diese segmental ausschalten; Anw.
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
bei zahlreichen chirurgischen Eingriffen sowie zur Behandlung akuter u. chronischer Schmerzen; möglich als Einzelinjektion (»single shot«) mittels eines Periduralkatheters, der über eine großkalibrige Tuohy-Nadel eingeführt wird, wobei sich die Auswahl des Lokalanästhetikums nach der Art der angestrebten Blockade u. der für den Eingriff erforderlichen Wirkungsdauer richtet. Die P. erfolgt thorakal, lumbal oder als Kaudalanästhesie. Komplikationsmöglichkeiten: Blutdruckabfall durch Vasodilatation in den betroffenen Körperpartien, versehentliche Punktion von Blutgefäßen, Verletzung der Dura bzw. des Rückenmarks (sehr selten)
Schwangerschaftsvorsorge :
bis 32. SSW alle 4 Wochen
ab 32. SSW bis errechneter Geburtstermin (ET): alle 2 Wochen
nach ET : alle 2 d
insgesamt sind 3 Ultraschalluntersuchungen während der SS nach den
Muterschaftsrichtlinien vorgesehen
Erstuntersuchung : Blutgruppe, Rhesusfaktor, Suchtest auf Blutgruppen-AK,
Röteln-, HIV-, Toxoplasmose- und Lues-Serologie, Hb, Chlamydienabstrich,
Ultraschall, Zervixcytologie
Folgeuntersuchungen : RR, Gewicht, Urinstatus, kindl. Herzaktion, Hb,
Ultraschall in 9. –12. SSW, 19. – 22. SSW und 29. – 32. SSW, Cardiotokogramm ab
der 34. SSW
Fundusstatus : Ende 12. SSW : bis Oberkante Symphyse, Ende 24. SSW : bis
Nabel, Ende 36. SSW : am Rippenbogen
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Leopold-Handgriffe :
1. Leopold-Handgriff Höhe des Fundus 2. Leopold-Handgriff Stellung des kindlichen Rückens
? 1. Stellung = Rücken links; 2. Stellung = Rücken rechts
3. Leopold-Handgriff Schädel- oder Beckenendlage
(Steiß ist weich und läßt sich nicht ballotieren)
4. Leopold-Handgriff Prüfung der Lage des
vorangehenden Kindsteils zum Beckeneingang (wie weit ist der führende Teil schon im Beckeneingang)
Zangenmeister-Handgriff :
Überprüfung, ob Missverhältnis zwischen kindlichem Kopf und mütterlichem Becken
vorliegt (? dann überragt der Kopf die Symphyse)
Pharmaka in der Schwangerschaft : Positivliste
Ibuprofen, Paracetamol
Methyldopa, Betablocker
Antibiotika
Aminopenicilline, Cephalosporine, Makrolide
Diuretika
Kardiaka
erlaubte Impfungen in der Schwangeschaft :
während der Schwangerschaft sollten aktive Impfungen, v.a. mit Lebendimpfstoff,
vermieden werden, da eine Infektion des Feten mit Lebendvakzinen möglich ist oder
vermeidbare Allgemeinreaktionen auftreten können
erlaubt sind:
Tetanusimpfung
Hepatitis-B-Impfung
Polioimpfung
eine passive Impfung ist problemlos möglich, da sie das Kind nicht gefährdet
Schwangerschaftsabbruch :
Zeitraum
Aspirationskürrettage
Kürrettage nach Zervixerweichung mit Prostaglandinen
extraamniale Prostaglandininstallation
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
nach § 218 (1995) gilt als : nicht-rechtswidrig :
• medizinische Indikation : keine Frist bei Gefährdung des Lebens der Mutter
oder schwerer psychischer Belastung
• forensische Indikation : bei Vergewaltigung bis Abschluß der 14. Woche p.m.
rechtswidrig aber straffrei :
• Abbruch nach Besuch einer anerkannten Beratungsstelle; Frist ist der
Abschluß der 14. Woche, keine Kostenübernahme durch Krankenkasse
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Sterilität und Infertilität :
Sterilität = Impotentia generandi
eine Partnerschaft gilt als steril, wenn es nicht innerhalb von 2 Jahren zur SS kommt
(and they fucked like mad)
Infertilität = es kommt zwar zur Befruchtung, aber dann zum Spontanabort
ovarielle Sterilität (40%)
primäre und sekundäre Amenorrhoe und Störungen im Ovulationszyklus durch fehlenden Eisprung, gestörte Follikelreifung, gestörte Corpus-luteum-Phase
tubare Sterilität (30%)
abgelaufene Entzündungen mit Verklebung der Eileiter, Endometriose, Hormonungleichgewichte
uterine Sterilität (7%)
Fehlbildungen, Synechien (Verklebungen)
zervikale Sterilität (5 – 10%)
stenosen, entzündungen, verändertes Zervikalsekret
extragenitale Ursachen (5%)
AGS, M. Cushing, M. Addison, Schilddrüsenerkrankung .
Trophoblastenerkrankungen
überschießendes Wachstum der Trophoblasten bei
• Blasenmole :
Ätiologie unklar
Symptome: Embryo fehlt, sonographisch Bläschen (bei schlecht auflösenden
Ultraschallgeräten "Schneegestöber"), übergroßer, weicher Uterus, Abgang von
Blut und Bläschen, überschießende ß-HCG-Produktion mit Werten von 500 000
bis über 1 000 000 IE/l Urin (normale Schwangerschaft 8. SSW: bis 100 000 IE/l
Urin) à dadurch Überstimulation der Ovarien mit Luteinzysten (Sono :
aufgetriebene Adnexen) und Hyperemesis
• destruierende Mole :
geht aus Blasenmole hervor, maligne Entartung und Metastasierung in mütterliche Lunge etc. möglich
• Chorionepithelkarzinom : kann sich aus Blasenmole oder spontan nach SS
oder Abort ausbilden, exzessiv hohe HCG- Werte Therapie : Zytostatika, von einer erneuten SS muß abgeraten werden !
Abort :
Beendigung einer SS vor der 24. SSW, Geburtsgewicht < 500 g bei ca. 20 %
aller erkannten Graviditäten
Frühabort : Abgang bis zur 16. SSW
habitueller Abort : 3 oder mehr Aborte in Folge ohne zwischenzeitliche Geburt
eines lebensfähigen Kindes
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
mütterliche Ursachen
fetoplazentare Ursachen
anatomisch : Myom, Septen, Narben,
meist Chromosomenaberrationen
Zervixinsuffizienz
(häufigste Ursache für Spontanabort)
endokrin-funktionell : mangelnde
Progesteronbildung, Diabetes
infektiös : Röteln, Hepatitis A, Influenza,
Mumps, CMV
traumatisch : Unfall, Alkoholabusus
Verlauf : (3 Stadien) :
Symptomatik
Therapie
Abortus imminens
leichte bis mittelschwere
Bettruhe, eventuell
(drohender Abort)
Blutung, Zervixkanal
Abortus incipiens
Zervixkanal eröffnet
Schmerzmittel, Oxytocin,
(Abort im Gange)
Prostaglandine intrazervikal zur Förderung der Ausstoßung anschließend Nachkürrettage
Abortus completus
Zervixkanal weit eröffnet
missed abortion : abgestorbene Frucht wird in Uterus zurückgehalten
Extrauteringravidität :
jede Gravidität beginnt mit einer extrauterinen (tubaren) Phase !
Formen :
Tubargravidität (ampullär/isthmisch/interstitiell)
sicherer Nachweis nur durch Laparoskopie !
mit 90 % häufigste Form der EUG, verursacht durch entzündlich
bedingteVerwachsungen der Tubenschleimhaut (Chlamydieninfektion !)
Tubarusur/-ruptur bei Penetration der Zotten durch die Tubenwand können zu akut
einsetzenden schweren abdominellen Blutungen mit Schocksymptomatik und
Vernichtungsschmerzen führen
weiter Formen :
Ovarialgravidität
Peritonealgravidität
Zervixgravidität
Häufigkeit etwa 1:100 Entbindungen, Risiko bei folgender SS ca. 10 – 30 %
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Fruchtwasserveränderungen
Das Fruchtwasser (Liquor amnii) dient dem Schutz und der Ernährung des Feten.
Die Bildung erfolgt in der Frühschwangerschaft, hauptsächlich durch Durchtritt
mütterlicher Plasmaanteile und Sekretion der Amnionzellen. Ab der 12. SSW trägt
auch der Fetus zu seiner Bildung durch die Urinausscheidung (bis 500 ml/d) bei.
Gegen Ende der Schwangerschaft ist zusätzlich die fetale Lunge durch Abgabe von
Flüssigkeit (ca. 100 ml/d) und Bildung von Phospholipiden an der
Fruchtwasserproduktion beteiligt.
Letzteres macht man sich bei der Bestimmung der Lungenreife mittels
Lecithin/Sphingomyelin-Quotient zunutze.
Der pH-Wert liegt bei 7,0, das spezifische Gewicht beträgt 1007. Im Fruchtwasser
findet man Eiweiß, Glucose, Harnstoff, Bilirubin, Steroidhormone und Phospholipide.
Die Fruchtwassermenge steigt bis zur 36. Woche kontinuierlich an und beträgt zu
diesem Zeitpunkt etwa 1000 - 1500 ml.
In der 20. SSW beträgt die Fruchtwassermenge etwa 500 ml. Das Fruchtwasser
unterliegt einem permanentem Flüssigkeitsaustausch. In den letzten Wochen der
Schwangerschaft werden bis zu 50% des Fruchtwassers in einer Stunde erneuert.
Ein kompletter Flüssigkeitsaustausch dauert also nur 2 - 3 Stunden.
Hydramnion : > 1,5 – 2 l Fruchtwasser, bei Darmatresien, Diabetes mellitus der
Mutter, M. haemolyticus neonatarum, Lues connata
Oligohydramnion : < 0,5 l Fruchtwasser, bei Harnwegserkrankung des Feten,
Präeklampsie der Mutter und Plazentainsuffizienz
Diabetes mellitus und Schwangerschaft
die Stoffwechsellage der Mutter ist äußerst labil und ändert sich im Laufe der SS :
• Frühschwangerschaft : labile Lage, oft Verschlechterung
• Mitte : meist Stabilisierung für 2 – 3 Monate
• Ende : meist Verschlechterung durch schnell wachsendes Kind
es besteht eine erhöhte Spontanabortrate, eine erhöhte Fehlbildungsrate, meist
ein Hydramnion, eine erhöhte Infektanfälligkeit und Makrosomie der Kinder
(Gewicht > 4500 g, Länge > 55cm) mit Neigung zu Atemnotsyndrom
wichtig ist die optimale BZ-Einstellung mit Insulin, Insulin ist nicht palzentagängig !
Präeklampsie : (früher : EPH-Gestose ? Edema, Proteinurie, Hypertension;
Gestose = Schwangerschaftserkrankung)
Hypertonie + Proteinurie > 300 mg/24h nach der 20. SSW, bei zuvor normotensiven
und nicht-proteinurischen Frauen
prädisponierende Faktoren : Diab.mell., Nierenerkrankung, Lupus erythematodes,
Erstgebährende, Alter der Schwangeren <18 oder >35 Jahre
schwere Präeklampsie :
ZNS : Augenflimmern, Kopfschmerzen, generalisierte Hyperreflexie, Erbrechen bei
Hirnödem
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Niere : Proteinurie, Oligurie = 400 ml/24h, Ödembildung (Lunge, Hände, Gesicht), dabei Gewichtszunahme von 1 –1,5 kg/Woche Leber : epigastrische Schmerzen, Kapselruptur
Herz : Linksherzversagen bei Hypertonie Uterus : vorzeitige Wehentätigkeit oder Plazentaablösung Therapie : Methyldopa, Betablocker (plus Dihydralzin)
Eklampsie :
eklamptischer Anfall nach schwerer Präeklampsie oder auch „aus heiterem Himmel"
einer der schwersten Notfälle der Geburtshilfe !
Klinik / Komplikationen : tonisch-klonische Krämpfe, Apnoe, Zyanose,
Bewusstlosigkeit; Übergang ins Koma möglich
Therapie : Mg i.v. hochdosiert, Hydralazin, Diazepam, Entbindung
HELLP-Syndrom : (Haemolysis, Elevated Liver function test, Low Platelet counts)
klinisch häufig nur rechtsseitige Oberbauchschmerzen (Leberkapselspannung)
Therapie : Entbindung wenn Koagulopathie schon manifest, sonst Therapieversuch
mit Cortison
Fetomaternale Blutgruppeninkompatibilitäten :
Inkompatibilität im Rhesus-System :
• für die Rhesuseigenschaft ist das Gen D verantwortlich
• Rh-negative Frauen (dd) können durch Einschwemmung fetaler Rh-positver
Erythrozyten sensibilisiert werden und Anti-D-Immunglobuline der Klasse Ig G (plazentagängig!) produzieren, die in der Folgeschwangerschaft zur einer Hämolyse fetaler Rh-positiver Erys führt
• Morbus Haemolyticus : je nach Schweregrad der Hämolyse kommt es beim
Feten zu : Anämie mit resultierender Hypoxie,
Leber- und Milzschwellung aufgrund persistierender fetaler Blutbildungsherde Multiorganversagen
Hydrops fetalis infolge einer Hypoproteinämie
• bei Neugeborenen : Anstieg des indirekten Bilirubins, dass sich in den
Hirnstammganglien anreichern kann
• bei einem mütterlichen Anti-D-Titer von 1:8 muss aufgrund der Gefahr einer
fetalen Hämolyse die Schwangere eng überwacht werden
• ein Anti-D-Titer von 1 : 16 ist eventuell, ein Titer von 1 : 32 sicher positiv
• bei Neuauftreten in der Schwangerschaft ist mit einer Rhesus-Inkompatibilität
(Mutter rh neg., Kind Rh pos.) und Gefährdung des Kindes zu rechnen.
• Hämoglobinabbauprodukte können im Fruchtwasser nachgewiesen werden
und korrelieren in ihrer Höhe mit dem Gefährdungszustand des Feten
• eine baldmöglichst durchgeführte Amniozentese (Punktion der Fruchthöhle ca.
ab 16. SSW) kann Fruchtwasser entnommen (Bilirubingehalt entspricht dem DE-Wert bei Messung der optischen Dichte durch Spektrophotometrie) und evtl. die Nabelschnur punktiert werden (ab ca 20. SSW), um direkt das fetale Hb zu bestimmen
• gegebenenfalls kann eine Transfusion in die Nabelschnur zur Vermeidung
eines Hydrops durch Ausgleich der Anämie angezeigt sein
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Anti-D-Prophylaxe (Injektion von Anti-D-Gammaglobulin), wenn das erste Kind einer
rh-negativen Frau rh-positiv ist à vorzeitiger Abbau der eingeschwemmten kindliche
Erys, bevor die Frau sensibilisiert wird
vorzeitiger Blasensprung :
• Fruchtwasserabgang vor Einsetzen der Wehen
• bei ca. 15% aller Geburten
• Diagnostik : Lackmus-Probe (Fruchtwasser ist alkalisch ? Blaufärbung), Sono
• Komplikation :
Amnion-Infektions-Syndrom (Wehen ?, Tachykardie )
Therapie :
> 37. SSW : Entbindung;
36. – 37. SSW : je nach Klinik
< 36. SSW : Induktion der kindlichen Lungenreifung (Glukokortikoide),
Tokolyse bei vorzeitiger Wehentätigkeit
Infektionen mit möglichen Fetalschäden :
T : Toxolasma gondii (nach 16. SSW)
O : others, VZV, Masern-, Mumps-, Coxsackie-, Parvo-Virus, Trep. pallidum
R : Röteln- Virus
C : Cytomegalie-Virus
H : HSV
Toxoplasmose :
orale Infektion der Mutter : Aufnahme von Oozysten durch Katzenkot (v.a. junge
Katzen), Genuß von rohem Fleisch
diaplazentare Infektion des Feten : erst nach der 16. SSW möglich (je höher das
Gestationsalter, desto größer das Risiko der Infektion, aber desto geringer das
Risiko der Fetopathie !)
Klinik :
Mutter meist asymptomatisch;
Fetopathie : zerebrale Verkalkungen, Hydrozephalus, Chorioretinitis
Diagnostik : PCR, IgM aus Nabelblut
Therapie : Pyrimethamin + Sulfonamid, Senkung des fetalen Infektionsrisikos um
50%
Ringelröteln :
Erreger : Parvo-Virus B19
Klinik :
Mutter : charakteristisches girlandenförmiges Exanthem, Arthralgien;
diplazentare Infektion : Abort, Hydrops fetalis (Anämie !)
Therapie : sonografische Kontrollen, bei Hinweis auf Hydrops ggf. intrauterine
Transfusion
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Lues :
Erreger : Treponema pallidum
diaplazentare Infektion erst ab 16. SSW möglich
Klinik :
Tot-, Frühgeburt;
Lues connata : Koryza, Pemphigoid, Osteochondritis, -myelitis, Anämie;
Lues connata tarda : Symptome erst Monate bis Jahre nach der Geburt
Therapie : hochdosiertes Penicillin
Röteln :
Tröpfcheninfektion und transpalzentare Übertragung
in Deutschland haben 90% der Erwachsenen Antikörper gegen das Rötelnvirus
Inkubationszeit ca. 16 d
Krankheitszeichen : Fieber, Lymphknotenschwellung (v.a. retroaurikulär und nuchal),
dann kleinfleckiges und flüchtiges Exanthem; bei Frauen Arthralgien und leichte
Gelenkbeschwerden
Risiko für das Kind : je früher die Infektion während der Schwangerschaft auftritt,
desto häufiger sind die Schäden beim Fetus (nach der 17. SSW keine Schäden mehr
zu erwarten)
Rötelnembryopathie (Gregg-Syndrom) : Katarakt, Innenohrschaden, Herzfehler
wichtig ist die Abklärung der Immunitätslage bei jungen Frauen vor der
Schwangerschaft (HAH(Hämagglutinationstest)-Titer)
HAH-Titer = 1:32 sichere Immunität
HAH-Titer < 1:32 und > 1:8 fragliche Immunität
HAH-Titer < 1:8 kein Schutz
besteht bei einer Schwangeren keine Immunität und liegt der Kontakt mit dem
Erreger weniger als 7 d zurück, sollte Rötelnimmunglobulin verabreicht werden (i.m.)
Diagnostik : direkter Virusnachweis aus Plazentazotten ab der 11. SSW; IgM im
Nabelschnurblut ab 22. SSW
bei gesicherter Rötelninfektion der Mutter in den ersten 17 SSW ist die Indikation zur
Abruptio grosszügig zu stellen
CMV-Infektion :
häufigste pränatale Infektion; ca. 1:1.000 Neugeborene
Reinfektion und Reaktivierung möglich
Klinik :
mütterliche Erkrankung meist asymptomatisch;
Embryopathie (bei ca. 10% der infizierten Feten) : Mikrozephalie, Verkalkungen,
Hydrozephalus, Chorioretinitis
keine Prophylaxe und Therapie möglich !
HSV-Infektion :
peripartale Infektion im Geburtskanal bei aktivem Herpes genitalis der Mutter
Klinik :
Sepsis, ZNS-Beteiligung mit hoher Letalität
Prophylaxe : bei aktivem Herpes genitalis Sectio caesarea
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Antibiotika in graviditate :
unbedenklich :
Penicilline, Cephalosporine, Makrolide;
bedenklich :
Tetrazykline (Wachstumshemmung, Zahnverfärbungen),
Aminoglykoside (oto- und nephrotoxisch)
Sulfonamide (Hyperbilirubinämie bei perinataler Gabe),
Chloramphenicol (Grey-Syndrom mit Zyanose und Schock)
Regelwidrigkeiten der Plazenta
Reifungsstörungen
im Laufe der Plazentaentwicklung verändert sich der Aufbau der Zotten : der
Zottentrophoblast verschwindet, die Zottengefäße werden dünnwandiger und rücken
an die Zottenoberfläche; eine vorzeitige Reifung des Trophoblasten (Maturitas
praecox) findet man gehäuft bei Frühgeburten, eine verzögerte Reifung (M.
retardata) bei Schwangerschaftshypertonie, Diabetes mellitus und Erythroblastose
Plazentainfarkte
in diskreter Form als stippchenförmige Kalkablagerungen, die im Laufe der
Spätschwangerschaft normal sind; da die Reservekapazität der Plazenta sehr groß
ist, führen nur ausgedehnte Infarkte zur Plazentainsuffizienz
Formanomalien
Einteilung nach Ansatz der Nabelschnur :
Insertio centralis / lateralis / marginalis / velamentosa (Ansatz an den Eihäuten)
der Form :
Plazenta bipartia / succenturiata (Nebenplazenta) / membranacea oder mit
aberrierenden Gefäßen) und nach der
Invasionstiefe der Zotten (Placenta accreta / increta/ percreta);
die meisten Formvarianten sind bedeutungslos, Komplikationen können eintreten
bei der Placenta membranacea (Blutungen / Entwicklungsstörungen des Kindes), der
Insertio velamentosa (schwere Blutungen bei Blasensprung) und bei aberrierenden
Gefäßen (v.a. iatrogen durch Gefässverletzungen, Verbluten des Kindes), bei der
Placenta membranacea / accreta / increta/ percreta (Lösungsstörungen in der
Nachgeburtsperiode)
Plazentainsuffizienz
Beinträchtigung des Stoffaustausches zwischen Mutter und Kind;
• akute Plazentainsuffizienz : läuft in Minuten bis Stunden ab, führt zur
intrauterinen Asphyxie und zum Tod des Kindes; Auslösung unter der Geburt durch Wehensturm, Nabelschnurkomplikationen, Blutung der Mutter bei Plazenta praevia oder durch vorzeitige Lösung der Plazenta
• chronische Plazentainsuffizienz : lässt sich weder morphologisch noch klinisch
eindeutig festlegen und führt zur intrauterinen Wachstumsrethardierung (IUGR) oder zur Asphyxie und Tod des Kindes
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
vorzeitige Lösung der normal sitzenden Plazenta (Ablatio/Abruptio placentae)
meist nach der 29. SSW, bei bis zu 2,5% aller Geburten, macht ca. 20 – 25% der
vaginalen Blutungen im letzten Trimenon aus
Ätiologie : Plazentainfarkte im Rahmen einer EPH-Gestose, intrauterine
Volumenminderung, starke mechanische Einwirkung auf das Abdomen (Autounfall
etc.);
Klinik : es kommt zur Ausbildung eines retroplazentaren und randständigen
Hämatoms, in 80% der Fälle kommt es auch zu vaginalen Blutungen (Abgang
zwischen Chorion und Dezidua nach aussen); bei Ablösung von mehr als 30% der
plazentaren Haftfläche kommt es zur akuten Plazentainsuffizienz, weiter Symptome :
schmerzhafte Dauerkontraktion des brettharten (eingebluteten) Uterus
eventuell Schocksymptomatik
Gefahr der Verbrauchskoagulopathie der Mutter
sofortige Sectio !
Placenta praevia
Inserierung die Plazenta ganz oder teilweise im unteren Uterinsegment oder sogar in
der Zervix;
macht ca. 10 – 15 % der vaginalen Blutungen im letzten Trimenon aus
Ätiologie : meist die Folge einer Endometriumschädigung (vorausgegangene
Kürettage etc.), primäre Placenta praevia : Nidation primär nahe des inneren
Muttermundes, sekundäre Placenta praevia : primäre Nidation an normaler Stelle,
aber Entwicklung nach kaudal;
Symptomatik : Leitsymptom ist die schmerzlose Blutung (die oft schon im 5. SS-
Monat beginnt) bei weichem Uterus im 3. Trimenon
bei der Placenta praevia blutet in erster Linie die Mutter
Therapie : stationäre Aufnahme, Bettruhe, Lungenreifung, Tokolyse und später
Schnittentbindung
GEBURTSKOMPLIKATIONEN
Wehenschwächen
• hypotone, normotone Wehenschwäche :
primär : mangelhafte Wehentätigkeit von Geburtbeginn an; sekundär : im Geburtverlauf durch volle Harnblase, Ermüdung, Missverhältnis etc. Diagnostik : Palpation des Uterus, Beobachtung der Wehen, CTG; Komplikationen : protrahierte Geburt mit Gefährdung des Kindes; Therapie : Einlauf, Blasenentleerung, Analgesie, Oxytocin i.v., Sectio
• hypertone Wehenschwäche :
Koordinationsstörung der verschiedenen Myometriumbereiche ? kein geburtsmechanischer Effekt !; Diagnostik : CTG, Uteruspalpation (auch in Wehenpause hoher Tonus), intrauterine Druckmessung mit Katheter; Therapie : Basistokolyse mit Fenoterol, Spasmolytika, Analgetika, PDA
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
andere Wehenstörungen
• uterine Hyperaktivität („Wehensturm") :
Wehenintervall < 0,5 – 1min., bei Missverhältnis und Widerständen; Komplikationen : Uterusruptur (plötzliche extreme abdominelle Schmerzen), intrauterine Asphyxie Diagnostik : CTG, Sono; Therapie : Tokolyse mit Fenoterol, Sectio
• diskoordinierte Wehenstörung :
verzögerte MM-Eröffnung ? verlängerte Tonus-Phase ? Asphyxie
Lageanomalien
Schema : normale Geburt
(normal : vordere Hinterhauptslage)
• Lage = Position des Kindes (Längsachse) in utero (Längslage, Querlage,
• Stellung = Lage des kindlichen Rückens (1. Stellung : links .), vgl. Leopold-
• Einstellung = Anpassung des Kopfes an den Geburtskanal
• Haltung : Beziehung der einzelnen Kindsteile zueinander
Diagnostik : Palpation, Sono, MRT
Komplikationen : Uterusruptur, Geburtstraumata, Asphyxie
Hinterhauptslage : Schädellage, bei der das Hinterhaupt »führt«. Meist als vordere
(= dorsoanteriore = regelrechte HHL; der Rücken ist nach vorn gerichtet, der
Kopfaustritt erfolgt als reine Streckbewegung, die kleine Fontanelle ist
Führungspunkt, die Nackenhaargrenze ist Drehpunkt, u. das Planum
suboccipitobregmaticum ist der größte Durchtrittsumfang; selten als hintere
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
(= dorsoposteriore HHL; mit kleiner Fontanelle bis Scheitelgegend als Führungspunkt; geburtsprognostisch ungünstig).
hintere Hinterhauptslage
3-4 %, Gesicht zeigt nach oben, maximale Beugung,
Austreibung verlängert
Gesicht zeigt nach 4 oder 8 Uhr, Durchschnittsplanum vergrößert, Geburtsstillstand möglich
Stirnlage
starke Deflexion, Durchschnittsplanum stark vergrößert, Sectio ratsam
Gesicht zeigt zum Beckenausgang, stärkste Deflexion, Sectio
dorsoanteriore Gesichtslage
Kopf maximal gestreckt, mit dem Kinn Richtung Kreuzbein à geburtsunmöglich
dorsoposteriore Gesichtslage
Kopf maximal gestreckt, mit dem Kinn Richtung Symphyse
hoher Geradstand
Einstellungsanomalie : Kopf steht senkrecht im querovalen Beckeneingang
tiefer Querstand
Einstellungsanomalie : Gesicht nach 3 oder 9 Uhr, fehlende Rotation im Beckenausgang
Beckenendlage (BEL)
3-4 %, als Steißlage, Steiß-Fuß-Lage, Fußlage ? geringe Dehnung des Geburtskanals durch vorangehenden Kindsteil, Kompression der Nabelschnur durch den Kopf; äußere Wendung unter Sectiobereitschaft (Manualhilfe nach Bracht)
Querlage
0,5-1 %, häufiger bei Multiparae; äußere Wendung kann versucht werden, ansonsten Sectio da geburtsunmöglich !
verschleppte Querlage
vorgefallener Kindsteil nach Blasensprung bei Querlage à Kind ist im Becken eingekeilt : Sectio !
Frühgeburt
Geburt nach Abschluß der 24. SSW und vor Abschluß der 37. SSW
Ursachen : Infektionen, Mehrlings-SS, Gestose, Zervixinsuffizienz
Vorgehen : Risikogeburt vor Entbindung in Perinatalzentrum verlegen; bei
Schädellage : Tokolyse und bei raschem Geburtsfortschritt Geburt; bei
Lageanomalie : Sectio
Komplikationen : IRDS, Blutungen, Retinopathie, nekrotisierende Enterokolitis,
Sepsis
Dammschutz, Dammriß und Episiotomie
Dammschutz : soll plötzliche Dammüberdehnung und Dammriß verhindern (Gefahr
auch für das Kind, da, es durch die plötzliche Druckentlastung zur SAB kommen
kann !)
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Dammriß :
1.° Haut und Subkutangewebe eingerissen
2.° Dammuskulatur eingerissen, M. sphinkter ani intakt, keine Inkontinenzgefahr
3.° Dammuskulatur und M. sphinkter ani eingerissen, Gefahr der bleibenden
Episiotomie :
a : mediane E., kann leicht
weiter reißen
b : laterale E.
c : medio-laterale E.
(Durchtrennung der Mm.
bulbospongiosus und
transversus perinei
superficialis)
d : Schuchardt-Schnitt (nur
bei operativer vaginaler
Entbindung)
Cardiotokografie (CTG)
simultane Ableitung kindlicher Herztöne und mütterlicher Uteruskontraktionen
physiologisch sind :
Herzfrequenz 110 –150/min dabei
Fluktuation von 10 –20/min
undulatorischer Oszillationstyp : während sich das Kind bewegt, tritt eine leichte
Frequenzsteigerung ein
frühe Dezeleration : Frequenzminderung während der Wehe (nach Abklingen der
Wehe sofortige Erholung)
potentiell bedrohlich / pathologisch sind :
anhaltende Bradykardien < 110/min
anhaltende Tachykardien
eventuell mit verminderte Fluktuation (silent) à Hinweis auf verminderte
Kreislaufregulationsfähigkeit
starre Undulation : Hinweis auf Palzentainsuffizienz
späte Dezeleration : Bradykardie, wenn die Wehe schon schwächer wird à Hinweis
auf intrauterine Asphyxie (Nabelschnurkompression etc.)
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
AMENORRHOE
Menstruationsbeschwerden allgemein :
Dysmenorrhoe : schmerzhafte Blutung
primär durch Uterusfehlbildung oder –Lage
sekundär durch Endometriose, Myome etc.
Amenorrhoe allgemein
• ausbleiben der Periodenblutung für mehr als 3 Monate
• physiologisch : Präpubertät, Gravidität, Laktationsperiode, Postmenopause
• primäre Amenorrhoe : Ausbleiben der Menses trotz Erreichen des normalen Menarchenalters (11 –13 J) • sekundäre Amenorrhoe : Ausbleiben der zunächst vorhandenen Menses im geschlechtsreifen Alter
• Diagnostik :
• Gestagen-Test : Gestagene für 7 d, danach sollte es zur Abbruchblutung
kommen : liegt dies vor, ist Endometrium vorhanden, das vorher durch
Östrogene aufgebaut wurde à Ausschluß von Ovarialhypoplasie, Atresien
• Östrogen-Gestagen-Test : ist der Gestagen-Test negativ wird der Frau für
einen Zyklus ein Phasenpräparat aus Östrogen und Gestagen gegeben;
kommt es dabei nicht zu einem normalen Zyklus, liegt das Problem auf uteriner Ebene, kommt es zu einem nomalen Zyklus, ist nicht genügend Östrogen vorhanden
Uterine Amenorrhoe und Fehlbildungsamenorrhoe
• Asherman-Syndrom : nach forcierter Kürettage (Basalis zerstört)
• Mayer-von-Rokitansky-Syndrom (Uterus-/Vaginalaplasie)
• Z.n. schwerer Entzündung, Hymenalatresie
Ausbleiben der Blutung trotz intakter Hormonstimulation; bei gestörter Abflussmöglichkeit Ansammlung im Uterus (Hämatometra) oder Vagina (Hämatokolpos)
• Diagnostik : Ultraschall, Hysteroskopie, Laparaskopie, Gestagen-Test und Östrogen-Gestagen-Test negativ • Therapie : evtl. OP
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Ovarielle Amenorrhoe
• durch partielle/komplette Ovarialinsuffizienz ausgelöst
• Gonadenagenesie, -dysgenesie, -hypoplasie (Turner-Syndrom)
• Ovarial-Tumoren, polyzystische Ovarien (PCO = Stein-Leventhal-Syndrom)
• Gonadotropin insensitive Ovarien
• Klinik : Amenorrhoe und Sterilität; evtl. hypoplastische Ovarien; Stein-Leventhal-Syndrom : plus Hirsutismus, Hyperinsulinämie mit peripherer Insulinresistenz
• Diagnostik : Labor, Chromosomenanalyse
• Therapie : ggf. Tumorentfernung, Hormonsubstitution
Hypothalamisch-hypophysäre Amenorrhoe
• Synonym : zentrale Amenorrhoe
• Hypothalamus-Insuffizienz (häufig) : psychogen, Streß, Anorexia, medikamentös
• Hypophysen-Vorderlappen-Insuffizienz (=Hypopituitarismus, sehr selten)
• Sheehan-Syndrom (=postpartale ischämische Nekrose der Hypophyse durch
starke Blutverluste sub partu)
• Tumor (Adenome, Kraniopharyngeom)
• Trauma, Radiatio, Sarkoidose, Meningoencephalitis, chron. Hydrocephalus, Autoimmunhypophysitis etc. • Klinik : Libido ?, Sekundärbehaarung ?, ggf. Klinik von Hypothyreose, Hpokortisolismus
• Diagnostik : Labor (LH, FSH, Östrogene etc.), CT/MRT
• Therapie : der Grunderkrankung nach, Substitution der peripheren Hormone
Amenorrhoe-Galaktorrhoe-Syndrom
• Hyperprolaktinämie
• Prolaktin ? ? LH-RH ? ? LH, FSH ?
• Prolaktinom = Adenom des HVL
• PIF-Mangel (=Prolaktin-inhibierender-Faktor des Hypothalamus = Dopamin)
• medikamentös : Dopamin-Rezeptor-Antagonisten (Metoclopramid), Dopamin- verarmende Medikamente (Reserpin, Östrogene)
• schwere Hypothyreose : TRH ? ? Prolaktin ?
• Klinik : Libido ?, Galaktorrhoe, evtl. Chiasma-Syndrom • Diagnostik : basales Prolaktin, CT/MRT, Perimetrie
• Therapie : Bromocriptin, Lisurid, O
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
DESCENSUS, PROLAPS UND HARNINKONTINENZ
Descensus
• Schwäche der Haltestrukturen : Bänder, M. leyator ani, Diaphragma urogenitale
• begünstigend : Adipositas, viele Geburten, BG-Schwäche
• typisches Hauptsymptom : Steßinkontinez
• Formen : D. vaginae, D. uteri, D. uteri et vaginae
• Therapie : Beckenbodengymnastik, Pessar, OP
• OP : vaginale Uterusextirpation mit vorderer und hinterer Plastik (bei Zysto- und
Rektozele), Raffung von Blasenboden und Schließmuskulatur (Marshall-Marchetti-OP)
Inkontinenz
Streßinkontinenz (urethral)
Urgeinkontinenz (vesikal)
Pathogenese häufig erst in Menopause
unabhängig vom Alter
Insuffizienz des
bszessbildung hlussdruckes
Detrusorkontraktion mit
imperativem Harndrang
defekte pelvine Haltestrukturen mit
pelvine Haltestrukturen
Descensus : steigt der intrabdominale
Druck, drückt die Vagina auf die Blase
und es kommt zur Abflachung des
Blasenboden-Urethra-Winkels und zum Urinabgang
negative Infektanamnese
häufig chron. Infekte
1° : bei Husten und Pressen
zwanghafte Entleerung
2° : bei leichter Tätigkeit
kleiner Urinmengen bei
3° : auch im Liegen, absolute
www.munich-med.de - Die Seite für den Medizinstudenten
Skripten schicken an: [email protected]
Source: http://orni.heimat.eu/gynaekologie.pdf
Reg. no.: 6397291.00.00 Product characteristics 1. NAME OF THE DRUG Proneurin 25 mg coated tablets QUALITATIVE AND QUANTITATIVE COMPOSITION Active ingredient: Promethazine hydrochloride 1 coated tablet contains 25 mg promethazine hydrochloride. Other ingredients with known effect: Lactose and sucrose For a complete list of all other ingredients, see section 6.1.
Managing Ringworm in the Sport of Judo Report from Sports Medicine and Science Committee Introduction Due to the close contact inherent in the sport of judo, athletes are more susceptible to skin disorder transmissions. Many types of skin disorders exist and we will not be able to cover them all in this report. The focus will be on one particular skin condition affecting many judo athletes over the past 3 years… "Ringworm".


